Trombosis venosa profunda
Una enfermedad potencialmente grave
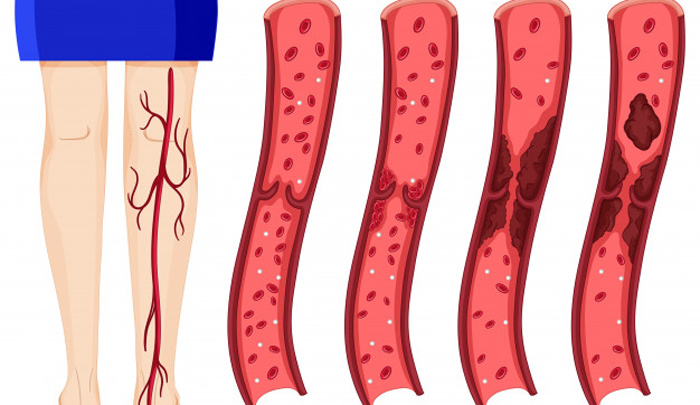
La trombosis venosa profunda es una enfermedad que puede complicarse con una embolia pulmonar y causar la muerte. Se caracteriza por la formación de un coágulo en las venas profundas de alguna región corporal, aunque es más común en las piernas
Tiene una prevalencia anual de 20 a 100 casos cada 100.000 personas. De ellas el 1 al 8 % desarrollan una embolia pulmonar.
Las causas pueden deberse a trastornos de la coagulación y a la estasis sanguínea por lesión venosa o por falta de movimiento como sucede en los viajes largos o los reposos prolongados en cama posteriores a una cirugía, a una enfermedad o un accidente.
Varios factores predisponen a esta enfermedad, los más importantes son: el Tabaquismo, los anticonceptivos orales, el cáncer, la insuficiencia cardíaca, el embarazo y las primeras 6 semanas del puerperio, el sobrepeso, la edad mayor a 60 años, el antecedente personal o familiar de una trombosis, algunas enfermedades intestinales inflamatorias y la falta de movimiento que favorece que la sangre no circule y coagule.
Puede ser asintomática o presentarse con dolor, enrojecimiento de la piel de la zona afectada, aumento del diámetro y de la temperatura de la pierna o hinchazón.
También pueden aparecer calambres y dolor a la compresión de los músculos y a la elongación de la pierna afectada.
La complicación más importante es la embolia pulmonar que se produce cuando un émbolo se desprende del coágulo, viaja por el torrente sanguíneo e impacta en un vaso pulmonar dejándolo sin circulación. Así el sector de pulmón afectado no puede hacer el intercambio gaseoso entre el aire que ingresa con la respiración y la sangre.
Cuanto mayor es el área pulmonar afectada menor es la oxigenación del organismo y más grave la situación del paciente, poniéndolo en riesgo de perder la vida.
Los síntomas de la embolia pulmonar son falta de aire de inicio brusco, dolor de pecho que se acentúa con la tos o la respiración profunda, tos con sangre, taquicardia, taquipnea, aturdimiento, mareos y pérdida de conciencia.
También se puede producir un síndrome postflebítico caracterizado por hinchazón, inflamación y cambio de coloración de la zona en donde estaba el coágulo.
La confirmación del diagnóstico se hace con una ecografía que muestra la circulación de las venas donde puede verse el flujo sanguíneo o su ausencia cuando hay un trombo. Este es el estudio de elección ya que no es invasivo pero también puede hacerse una venografía con contraste endovenoso y rayos x o una resonancia magnética cuando la trombosis es abdominal.
Tratamiento
El objetivo es evitar que el coágulo se agrande, se desprenda un émbolo y disminuir la formación de otro trombo.
Se usan anticoagulantes orales o subcutáneos.
En casos más graves se usan trombolíticos intravenosos con el paciente internado.
Y cuando hay mucho riesgo de una embolia pulmonar se pone un filtro en la vena cava inferior, que es la vena que lleva la sangre de la parte inferior del cuerpo al corazón.
Los anticoagulantes favorecen las hemorragias por lo que hay que controlarse por un tiempo con un hematólogo y estudios de la coagulación. Ante algunos sangrados puede ser necesario suspender transitoriamente la medicación.
La prevención se hace disminuyendo los factores de riesgo.
Es muy importante mover las piernas o contraer los músculos para favorecer que no se estanque la sangre.
Controlar el peso y no fumar.
Hacer actividad física regularmente ayuda a contraer los músculos y mejorar la circulación y a tener un peso saludable.
Dr Moschino MN 113892